genellik
Tip 1 diabetes mellitus, pankreas tarafından üretilen bir hormon olan insülin eksikliğinden (veya şiddetli yetersizliğinden) kaynaklanan metabolik bir bozukluktur.
Klasik semptomlar esas olarak artan idrara çıkma, susuzluk ve iştah ve kilo kaybı ile ilgilidir.

Bu otoimmün reaksiyonun altında yatan nedenler tam olarak anlaşılamamıştır; genetik tipte veya endojen veya eksojen streste olabilecekleri varsayılır.
Tip 1 diyabet teşhisini ve onu tip 2 diyabetten ayırt etmeyi sağlayan ana test, otoimmün reaksiyonda yer alan otoantikorların araştırılmasına dayanır.
Tip 1 diyabetlinin yaşaması için, hormonun doğal olana benzer sentetik bir formu olan ekzojen insülin verilmesi gerekir.Bu tedavi süresiz olarak takip edilmelidir ve genel olarak normal günlük aktivitelerden ödün vermez. Tüm tip 1 diyabet hastaları, insülin ilaç tedavisinin kendi kendine yönetimi konusunda eğitimli ve eğitimlidir.
Tedavi edilmeyen tip 1 diyabet, hem akut hem de kronik olmak üzere çeşitli ciddi komplikasyonlara neden olur. Tip 1 diabetes mellitusun diğer komplikasyonları, doğaları gereği teminat niteliğindedir ve esas olarak aşırı dozda insülin uygulamasının neden olduğu hipoglisemiye dayanır.
Tip 1 diabetes mellitus, dünya çapındaki genel diyabet vakalarının %5-10'unu oluşturmaktadır.
Pankreas ve Tip 1 Diabetes Mellitus
Kısa Anatomo-Fonksiyonel Geri Çağırma
Pankreas, omurgalıların sindirim sistemini ve endokrin sistemini destekleyerek müdahale eden salgı bezi bir organdır.
İnsanlarda karın boşluğunda, midenin arkasında bulunur.
İnsülin, glukagon, somatostatin ve pankreas polipeptidi dahil olmak üzere birçok önemli hormon üreten bir endokrin bezidir.
Kimusta karbonhidratların, proteinlerin ve lipidlerin sindirimi için özel enzimler içeren bir sindirim suyu salgıladığı için ekzokrin bir rol de oynar.
Tip 1 diabetes mellitusta, insülinin sadece endokrin fonksiyonu tehlikeye girer.
patofizyoloji
Tip 1 (T1D olarak da bilinir), pankreasın beta hücrelerinin otoimmün lezyonunun neden olduğu bir şeker hastalığı şeklidir. Bir kez hasar gördüğünde, risk faktörleri ve nedensel varlıklar ne olursa olsun, bu hücreler artık insülin üretmezler.
Geçmişte tip 1 diabetes mellitus, insüline bağımlı veya juvenil diyabet olarak da anılırdı, ancak bugün bu tanımlar temelde yanlış veya eksik olarak kabul ediliyor.
Tip 1 diyabetin bireysel nedenleri, pankreasın beta hücrelerini yok eden çeşitli patofizyolojik süreçlerle ilgili olabilir. Süreç şu adımlarla gerçekleşir:
- Otoreaktif CD4 yardımcı T hücrelerinin ve sitotoksik CD8 T hücrelerinin alımı
- Otoantikor B alımı
- Doğuştan gelen bağışıklık sisteminin aktivasyonu.

nedenler
Tip 1 diyabetin nedenleri bilinmemektedir.
Birkaç açıklayıcı teori geliştirilmiştir ve nedenler, listeleyeceğimizlerden biri veya daha fazlası olabilir:
- Genetik eğilim
- Diyabetojenik bir aktivatörün varlığı (bağışıklık faktörü)
- Bir antijene maruz kalma (örneğin bir virüs).
Genetik ve Kalıtım
Tip 1 diabetes mellitus, 50'den fazla geni içeren bir hastalıktır.
Lokusa veya lokusların kombinasyonuna bağlı olarak hastalık şu şekilde olabilir: baskın, çekinik veya orta.
En güçlü gen IDDM1'dir ve kromozom 6'da, daha kesin olarak 6p21 boyama bölgesinde (MHC sınıf II) bulunur. Bu genin bazı varyantları, azalmış tip 1 histo-uyumluluk karakteristiği riskini artırır: Bunlar, Avrupa ve Kuzey Amerika popülasyonlarında daha yaygın olan DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 ve DQB1 0201'dir. Dikkat çekici bir şekilde, bazılarının koruyucu bir rol oynadığı görülüyor.
Bir çocuğun tip 1 diyabet geliştirme riski:
- baba etkilenirse %10
- erkek kardeş etkilenirse %10
- Anne etkilenmişse ve doğum sırasında 25 veya daha küçükse %4
- Anne etkilenmişse ve doğum sırasında 25 yaşın üzerindeyse %1.
Çevresel faktörler
Çevresel faktörler tip 1 diyabetin ekspresyonunu etkiler.
Tek yumurta ikizlerinde (aynı genetik mirasa sahip), ikisinden biri hastalıktan etkilendiğinde diğerinin bunu gösterme şansı sadece %30-50'dir.Bu, vakaların %50-70'inde hastalık atakları anlamına gelir. iki tek yumurta ikizinden sadece biri. Sözde uyum indeksi %50'den azdır, bu da ÇOK önemli bir "çevresel etki" olduğunu gösterir.
Diğer çevresel faktörler yerleşim alanı ile ilgilidir. Kafkas popülasyonlarının yaşadığı bazı Avrupa bölgeleri, diğerlerinden 10 kat daha yüksek başlangıç riskine sahiptir. Bir yer değiştirme durumunda, varış ülkesine göre tehlike artıyor veya azalıyor gibi görünüyor.
Virüslerin Rolü
Tip 1 diabetes mellitusun başlamasının nedenleri üzerine bir teori, bir virüsün müdahalesine dayanmaktadır.Bu, hala gizemli nedenlerle, pankreasın beta hücrelerine de saldıran bağışıklık sistemini tetikleyecektir.
viral aile Coxsackiekızamıkçık virüsünün ait olduğu . Aslında, bu duyarlılık tüm popülasyonu etkilemez ve sadece kızamıkçıktan etkilenen bazı bireylerde tip 1 diyabet gelişir.
Bu, belirli bir genetik güvenlik açığı önerdi ve şaşırtıcı olmayan bir şekilde, belirli HLA genotiplerinin kalıtsal eğilimi belirlendi. Bununla birlikte, korelasyonları ve otoimmün mekanizmaları yanlış anlaşılmıştır.
Kimyasallar ve İlaçlar
Bazı kimyasallar ve bazı ilaçlar seçici olarak pankreas hücrelerini yok eder.
NS pirinüron1976'da piyasaya sürülen bir rodentisit, tip 1 diyabete neden olan pankreatik beta hücrelerini seçici olarak yok eder.Bu ürün, 1970'lerin sonlarında çoğu piyasadan çekildi, ancak her yerde değil.
Orası streptozotosinPankreas kanseri için kemoterapide kullanılan bir antibiyotik ve antikanser ajanı, organın beta hücrelerini insülin için endokrin kapasitesinden yoksun bırakarak öldürür.
Belirtiler
Tip 1 diabetes mellitusun klasik semptomları şunları içerir:
- Poliüri: aşırı idrara çıkma
- Polidipsi: artan susuzluk
- Kserostomi: ağız kuruluğu
- Polifaji: iştah artışı
- Kronik yorgunluk
- Haksız kilo kaybı.
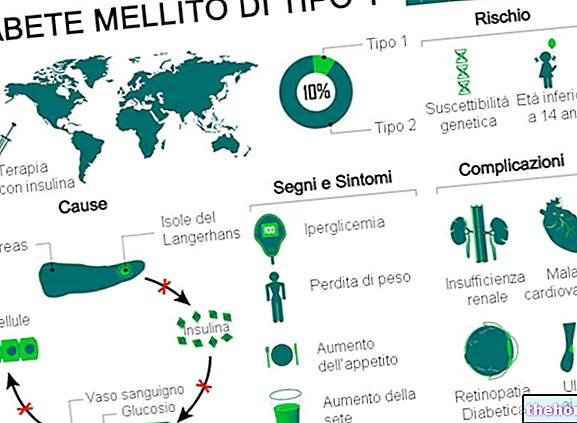
Akut Komplikasyonlar
Birçok tip 1 diyabet hastası, hastalığa özgü bazı komplikasyonların başlangıcında teşhis edilir, örneğin:
- Diyabetik ketoasidoz
- Ketotik olmayan hiperosmolar-hiperglisemik koma.
Diyabetik Ketoasidoz: Nasıl Oluşur?
Tip 1 diyabette ketoasidoz, keton cisimlerinin birikmesi nedeniyle oluşur.
Bunlar, enerji amaçlı yağ ve amino asit tüketiminin neden olduğu metabolik atıklardır. Bu durum, insülin eksikliği ve bunun sonucunda dokularda glikoz eksikliği ile kendini gösterir.
Diyabetik ketoasidozun belirti ve semptomları şunları içerir:
- Kseroderma: kuru cilt
- Hiperventilasyon ve takipne: derin ve hızlı nefes alma
- uyuşukluk
- Karın ağrısı
- öğürdü.
Ketotik Olmayan Hiperosmolar-Hiperglisemik Koma
Çok sıklıkla bir "enfeksiyon" tarafından veya tip 1 diabetes mellitus varlığında ilaç alınmasıyla tetiklenir, %50'ye varan bir ölüm oranına sahiptir.
Patolojik mekanizma şunları sağlar:
- Aşırı glisemik konsantrasyon
- Glikoz atılımı için yoğun renal filtrasyon
- Rehidrasyon eksikliği.
Genellikle fokal veya jeneralize nöbet görünümü ile kendini gösterir.
Kronik Komplikasyonlar
Tip 1 diabetes mellitusun uzun vadeli komplikasyonları esas olarak makro ve mikro anjiyopatiler (kan damarlarının komplikasyonları) ile ilgilidir.
Kötü yönetilen tip 1 diabetes mellitus komplikasyonları şunları içerebilir:
- Makro dolaşımın vasküler hastalıkları (makranjiyopatiler): inme, miyokard enfarktüsü
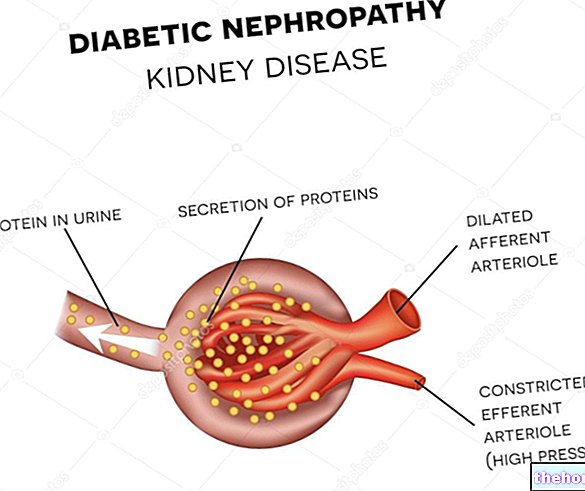
- Mikrodolaşımın vasküler hastalıkları (mikroanjiyopatiler): retinopatiler, nefropatiler ve nöropatiler
- Yukarıdakilerle ilgili olan veya olmayan diğerleri: diyabetik böbrek yetmezliği, enfeksiyonlara duyarlılık, diyabetik ayak amputasyonu, katarakt, idrar yolu enfeksiyonları, cinsel işlev bozukluğu vb.
- Klinik depresyon: vakaların %12'sinde.
Makroanjiyopatilerin patolojik temeli aterosklerozdur.
Bununla birlikte, kardiyovasküler hastalık ve nöropatinin de otoimmün bir temeli olabilir. Bu tür bir komplikasyon için kadınların ölüm riski erkeklere göre %40 daha fazladır.
İdrar Yolu Enfeksiyonları
Tip 1 diyabetli kişilerde idrar yolu enfeksiyonu oranı artar.
Nedeni diyabetik nefropatiye bağlı mesane disfonksiyonudur. Bu, duyarlılıkta bir azalmaya neden olabilir ve bu da idrar retansiyonunda (enfeksiyonlar için risk faktörü) bir artışa yol açar.
Cinsel İşlev Bozukluğu
Cinsel işlev bozukluğu genellikle fiziksel faktörlerin (sinir hasarı ve/veya zayıf dolaşım gibi) ve psikolojik faktörlerin (hastalığın taleplerinden kaynaklanan stres ve/veya depresyon gibi) sonucudur.
- Erkekler: Erkeklerde en sık görülen cinsel sorunlar sertleşme ve boşalma güçlükleridir (geriye dönük komplikasyon).
- Kadın: İstatistiksel çalışmalar, tip 1 diyabet ile kadınlarda cinsel sorunlar arasında anlamlı bir ilişki olduğunu göstermiştir (mekanizması net olmasa da).En yaygın işlev bozuklukları arasında hassasiyet azalması, kuruluk, orgazma ulaşmada zorluk/yetersizlik, seks sırasında ağrı ve azalmış libido.
Teşhis
Tip 1 diabetes mellitus, aşağıdaki gereksinimlerden bir veya daha fazlası ile teşhis edilebilen, tekrarlayan ve kalıcı hiperglisemi ile karakterizedir:
- Açlık kan şekeri 126mg / dL'ye (7.0mmol / L) eşit veya daha yüksek
- 75 g glikoza eşit bir oral yükün oral yoldan verilmesinden 2 saat sonra 200mg / dl'ye (11.1mmol / L) eşit veya daha yüksek kan şekeri (glikoz tolerans testi)
- Hiperglisemi Belirtileri ve Tanı Teyidi (200mg/dL veya 11.1mmol/L)
- 48 mmol / mol'e eşit veya daha büyük glise hemoglobin (tip A1c).
Not. Bu kriterler Dünya Sağlık Örgütü (WHO) tarafından tavsiye edilmektedir.
ilk
Tip 1 diyabetli kişilerin yaklaşık ¼'ü diyabetik ketoasidoz ile başlar. Bu, kandaki keton cisimlerinin artmasının neden olduğu "metabolik asidoz" olarak tanımlanır; bu artış, sırayla, yağ asitlerinin ve amino asitlerin özel enerji kullanımından kaynaklanır.
Daha nadiren, tip 1 diabetes mellitus hipoglisemik kollaps (veya koma) ile başlayabilir. Bunun nedeni, son kesintiden birkaç dakika önce aşırı insülin üretimidir.Bu oldukça tehlikeli bir durumdur.
Ayırıcı tanı
Diğer diyabet türlerinin teşhisi farklı koşullar altında ortaya çıkar.
Örneğin, sıradan tarama ile, hipergliseminin rastgele tespiti ile ve ikincil semptomların (yorgunluk ve görme bozuklukları) tanınması yoluyla.
Tip 2 diyabet, inme, miyokard enfarktüsü, nöropariler, ayak ülserleri veya yaraları iyileştirmede zorluk, göz problemleri, mantar enfeksiyonları ve makrozomi veya hipoglisemiden muzdarip doğum gibi uzun vadeli komplikasyonların başlangıcı için genellikle geç tanımlanır.
Kesin hipergliseminin yokluğunda pozitif bir sonuç, her durumda pozitif bir sonucun tekrarı ile teyit edilmelidir.
Her ikisi de hiperglisemi ile karakterize tip 1 ve tip 2 diabetes mellitus arasındaki ayırıcı tanı, esas olarak metabolik bozukluğun nedeni ile ilgilidir.
Tip 1'de pankreas beta hücrelerinin yıkımına bağlı olarak insülinde önemli bir azalma varken, tip 2'de insülin direnci vardır (tip 1'de yoktur).
Tip 1 diyabeti karakterize eden bir diğer faktör, pankreas beta hücrelerinin yok edilmesini amaçlayan antikorların varlığıdır.
Otoantikor Tespiti
Tip 1 diabetes mellitus ile bağlantılı otoantikorların kandaki görünümünün, hastalığın başlangıcını hiperglisemiden önce bile tahmin edebildiği gösterilmiştir.
Ana otoantikorlar şunlardır:
- Adacık hücresi otoantikorları
- insülin otoantikorları
- 65 kDa glutamik asit dekarboksilaz (GAD) izoformunu hedefleyen otoantikorlar,
- Tirozin-fosfataz anti-IA-2 otoantikorları
- Çinko taşıyıcı 8 otoantikor (ZnT8).
Tanım olarak, tip 1 diyabet tanısı semptomlar ve klinik belirtiler ortaya çıkmadan konamaz. Bununla birlikte, otoantikorların görünümü yine de bir "gizli otoimmün diyabet" durumunu tanımlayabilir.
Bu otoantikorlardan birini veya birkaçını gösteren tüm deneklerde tip 1 diabetes mellitus gelişmez.Bunlar arttıkça risk artar, örneğin üç veya dört farklı antikor tipi ile 60- risk düzeyine ulaşılır.%100.
Kanda otoantikorların ortaya çıkması ile klinik olarak teşhis edilebilir tip 1 diyabetin başlangıcı arasındaki zaman aralığı birkaç ay olabilir (bebekler ve küçük çocuklar); Öte yandan, bazı kişilerde birkaç yıl sürebilir.
Sadece anti-adacık hücresi otoantikorlarının tahlili, geleneksel immünofloresan saptama gerektirirken, diğerleri spesifik radyo-bağlanma testleri ile ölçülür.
Önleme ve Tedavi
Tip 1 diyabet şu anda önlenebilir değildir.
Bazı araştırmacılar, bağışıklık sistemi pankreas beta hücrelerine karşı harekete geçmeden önce, gizli otoimmün fazında uygun şekilde tedavi edilirse bunun önlenebileceğini savunuyorlar.
immünosupresif ilaçlar
Öyle görünüyor ki siklosporin A, bir immünosupresif ajan, beta hücrelerinin yok edilmesini engelleyebilir. Bununla birlikte, renal toksisitesi ve diğer yan etkileri, onu uzun süreli kullanım için oldukça uygunsuz kılar.
dahil olmak üzere anti-CD3 antikorları teplizumab ve "otelixizumab, insülin üretimini koruyor gibi görünüyor. Bu etkinin mekanizması muhtemelen düzenleyici T hücrelerinin korunmasına bağlanabilir. Bu aracılar, bağışıklık sisteminin aktivasyonunu baskılar, homeostazı ve öz antijenlerin toleransını korur. Bu etkilerin süresi hala bilinmiyor
Anti-CD20 antikorları rituksimab B hücrelerini inhibe ederler, ancak uzun vadeli etkiler bilinmemektedir.
Diyet
Bazı araştırmalar emzirmenin tip 1 diyabet geliştirme riskini azalttığını ileri sürmüştür.
Yaşamın ilk yılında 2000 IU D vitamini alımının önleyici olduğu gösterilmiştir, ancak besin ve hastalık arasındaki nedensel ilişki belirsizdir.
Beta hücre proteinlerine karşı antikorları olan çocuklar, B3 vitamini (PP veya niasin) ile tedavi edildiklerinde, yaşamlarının ilk yedi yılında insidansta ciddi bir azalma gösterirler.
Stres ve Depresyon
Tip 1 diyabetlinin yaşam tarzıyla bağlantılı psikolojik stres, hatırı sayılır büyüklüktedir; Şaşırtıcı olmayan bir şekilde, bu patolojinin komplikasyonları arasında depresif belirtiler ve majör depresyon yer alır.
Bundan kaçınmak için egzersiz, hobiler ve hayır kurumlarına katılım gibi önleyici tedbirler vardır.
insülin
Tip 2 diyabetin aksine, diyet ve egzersiz bir tedavi değildir.
Endokrin yetmezlik için, tip 1 diyabet hastaları insülini subkutan veya pompa yoluyla enjekte etmeye zorlanır.
Günümüzde insülin doğası gereği sentetiktir, geçmişte hayvansal kaynaklı hormonlar (sığır, at, balık vb.) kullanılmıştır.
Dört ana insülin türü vardır:
- Hızlı etki: "etki 15" dakikada başlar, 30 ile 90" arasında zirve yapar.
- Kısa etkili: "etki 30 dakika içinde başlar", 2 ila 4 saat arasında zirve yapar.
- Ara etki: Etki 1-2 saat içinde, 4 ila 10 saat arasında bir tepe noktası ile ortaya çıkar.
- Uzun etkili: günde bir kez uygulandığında, 1-2 saat içinde ortaya çıkan ve "24 saat süren uzun süreli bir etki" ile ortaya çıkan bir etkiye sahiptir.
DİKKAT! Aşırı insülin hipoglisemiye neden olabilir (
Diyet yönetimi ve kan şekeri tespiti, eksojen insülinin fazlalığını ve kusurunu önlemeye hizmet eden çok önemli iki faktördür.
Diyetle ilgili temel taşlardan biri karbonhidrat sayımıdır; Ancak glisemik tahminle ilgili olarak elektronik bir cihaz (glukometre) kullanmak yeterlidir.
Ayrıca bakınız: Tip 1 diabetes mellitus diyeti.
Diyet / hormonal yönetimin amacı, uzun vadeli komplikasyonları önlemek için glisemiyi kısa vadede 80-140mg / dl civarında ve glikolize hemoglobini %7'nin altında tutmaktır.
Daha fazla bilgi için: Tip 1 Diyabet Tedavisine Yönelik İlaçlar "
pankreas nakli
Tip 1 diabetes mellitusta özellikle insülin tedavisinin daha zor olduğu durumlarda pankreasa beta hücre nakli yapmak da mümkündür.
Zorluklar, uyumlu donörlerin işe alınması ve reddetme önleyici ilaçların kullanımındaki yan etkilerle ilgilidir.
İlk 3 yıldaki başarı oranı (insülin bağımsızlığı olarak tanımlanır) %44 civarında olduğu tahmin edilmektedir.
epidemiyoloji
Tip 1 diyabet, tüm diyabet vakalarının %5-10'unu veya dünya çapında 11-22.000.000'ini oluşturur.
2006 yılında tip 1 diyabet, 14 yaşın altındaki 440.000 çocuğu etkiledi ve 10 yaşın altındakilerde diyabetin birincil nedeniydi.
Tip 1 diabetes mellitus tanısı her yıl yaklaşık %3 oranında artmaktadır.
Oranlar ülkeden ülkeye büyük farklılıklar gösterir:
- Finlandiya'da, yılda 100.000'de 57 vaka
- Kuzey Avrupa ve Amerika Birleşik Devletleri'nde yılda 100.000'de 8-17 vaka
- Japonya ve Çin'de, yılda 100.000'de 1-3 vaka.
Asyalı Amerikalılar, Hispanik Amerikalılar ve Hispanik Amerikalılar, Hispanik olmayan beyazlardan daha fazla tip 1 diabetes mellitus alırlar.
Araştırma
Tip 1 diyabet araştırması hükümetler, endüstri (örneğin ilaç şirketleri) ve hayır kurumları tarafından finanse edilmektedir.
Şu anda, deneme iki farklı yönde ilerliyor:
- Pluripotent kök hücreler: Bunlar, ek spesifik beta hücreleri oluşturmak için kullanılabilen hücrelerdir. 2014 yılında fareler üzerinde yapılan bir deney olumlu sonuç verdi ancak bu tekniklerin insanlarda kullanılabilmesi için daha fazla araştırmaya ihtiyaç var.
- Aşı: Tip 1 diyabeti tedavi etmeye veya önlemeye yönelik aşılar, pankreas beta hücreleri ve insülin üzerinde bağışıklık toleransı sağlamak için tasarlanmıştır.Bazı başarısız sonuçların ardından şu anda çalışan bir aşı yoktur.2014'ten beri yeni protokoller başlatılmıştır.