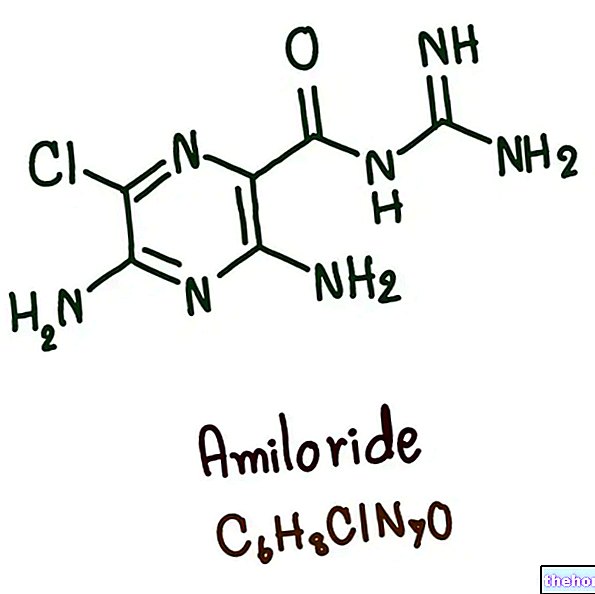
genellik
Tıpta, İngilizce uyum (uyumluluk) terimi, hastanın farmakolojik veya farmakolojik olmayan (diyet, yaşam tarzı, periyodik izleme muayeneleri, vb.) tıbbi reçetelere ne derece uyduğunu gösterir.

İyi Uyum
Hasta, sağlık mesleği mensubu tarafından reçete edilenleri uygulamaya koyduğunda iyi uyum sağlanır; Örneğin:
- belirli bir ilacı belirtilen dozaja göre alır;
- doktorun önerdiği yaşam tarzı değişikliklerini (sigarayı bırakma, alkol ve uyuşturucudan uzak durma, fiziksel aktiviteyi artırma vb.) benimser, sağlığını riske atan davranışlardan kaçınır;
- doktorun reçete ettiği diyeti gözlemleyin;
- Check-up randevularına uyun.
Bu durumlarda Hastanın uyumlu olduğu söylenir; özellikle, böyle kabul edilebilmesi için, hastanın öngörülen tedaviyi en az %80 tamamlaması gerekir.
Kötü Uyum
Kötü uyum, öngörülen tedaviye zayıf uyum ile eş anlamlıdır; örneğin, Hasta - bilerek veya istemeyerek - reçete edilen ilaçları alma dozlarını ve sürelerini değiştirir.
Kötü Uyumun Nedenleri
Kötü uyumun nedenleri çok sayıda olabilir.
Her şeyden önce, tedavilere zayıf uyum şunlar olabilir:
- kasıtsız (örneğin, Hasta terapiyi veya onun bölümlerini doğru bir şekilde anlamıyor);
- kasıtlı (Hasta bilinçli olarak, ister mantıklı ister mantıksız olsun, en farklı nedenlerle tıbbi tedaviyi izlememeyi seçer).
Kötü uyumun ana nedenleri şunlardır:
- Yaş: ergenlik ve yaşlılık döneminde uyum daha düşüktür; çocukta, açıkçası ebeveynlere bağlıdır. Örneğin yaşlılar, bir ilacın alımını istemeden değiştirebilir, tıbbi reçeteleri unutabilir, günlük alımı unutabilir veya ilaçların ambalajını karıştırabilir.
- Hastalıkla bağlantılı fiziksel durum: bilişsel, görsel ve/veya akustik eksiklikler uyumu azaltır;
- Hastalıkla bağlantılı psişik durum: depresif veya aşırı stresli hastalarda uyum daha düşüktür;
- Tedavi türü: örneğin, yaşam tarzıyla ilgili (örn. doğru beslenme, sigarayı bırakma vb.) farmakolojik olmayan reçetelere uyum düşüktür;
- Farmasötik form: genel olarak, daha düşük bir uygulama sıklığı gerektiren ilaçlar daha iyi uyum ile sonuçlanır ve bunun tersi de geçerlidir; örneğin, günde 3 kez bir krem ürününün cilde uygulanması yerine, aynı ürünün günde bir kez değiştirilecek yamalar yoluyla uygulanmasıyla değiştirilirse, uyumluluk daha yüksek olma eğilimindedir;
- Terapötik planların karmaşıklığı: daha fazla ilaç alma ve / veya günün farklı saatlerinde alma ihtiyacı, reçetelere bağlılığı önemli ölçüde azaltır;
- Bakım tesislerine ulaşmada ve takip ziyaretlerinde zorluk;
- İlaç temininde yüksek maliyet ve zorluk: Ekonomik zorluklar ve ilaçları fiziksel olarak elde etme zorluğu ne kadar büyükse, uyum da o kadar düşük olur.
- Tedavi süresi: Uyum, kısa tedaviler için yüksek ve kronik olanlar için çok daha düşük olma eğilimindedir;
- Hastalığı kabul etmeme: Hasta, örneğin hastalığın semptomları ve bozuklukları henüz ortaya çıkmadığı veya henüz ortaya çıkmadığı için (risk altındaki bireylerde önleyici tedavi) hasta olma fikrini reddedebilir.
- Kronik hastalıklar: Hastanın bir hastalıktan kurtulamayacağının, ancak en fazla semptomları kontrol altına alabileceğinin farkında olması, reçete edilen tedaviyi bırakma veya alternatif bir çözüm arama arzusunu tetikleyebilir, belki de naif bir şekilde "kulaklıklara" güvenebilir.
- Remisyon ve asemptomatik hastalıkların evreleri: Kronik bir hastalık uzun süre asemptomatik kaldığında, hasta semptomların olmadığı evrelerde tedaviye başvurma fikrini reddedebilir veya kendini iyileşmeye ikna edebilir.
- İlaçların yan etkilerinden korkma: özellikle hastanın reçete edilen tedaviyi gereksiz olarak yorumladığı durumlarda (önceki vakalara bakınız); örneğin, kronik bir hastalığın tedavisinde farmakolojik müdahale daha önce olmayan rahatsızlıklar yaratabilir;
- Olumsuz sosyal ortam: Ailenin ve sosyal destek ağlarının desteği, uyumu geliştirmek için faydalıdır;
- Kötü doktor-hasta ilişkisi: Uyum, klasik tanımıyla, "hasta tarafından doktorun reçete ettiği şeyin pasif olarak kabul edilmesini ifade eder. Bununla birlikte, çoğu hasta, doktorla tartışarak terapötik yolun tanımına aktif olarak katılmak ister. terapinin etkileri, alternatifler, geçmiş deneyimler vb; sonuç olarak, uyumu artırmak için doktor seçimlerini anlaşılır bir dille tartışmalı, Hastanın şüphelerine ve isteklerine yanıt vermeli, onu hastalığın yönetimine dahil etmeli ve terapötik etkiler konusunda gerçekçi beklentiler yaratmalıdır. elde edilebilir ve bu sonuçlara ulaşmak için gerekli zamanlama.
- "Tıbbi göçebeliğe", yani zaman zaman daha iyi bir tedavi önerebilecek yeni bir doktor arayışına yol açan tedavi eden hekime güven eksikliği.
Uyumluluk Nasıl İyileştirilir
Kötü uyuma yol açabilecek nedenlere müdahale edilerek daha iyi uyum sağlanır.
Doktor-hasta ilişkisi söz konusu olduğunda, beklendiği gibi, hastanın pasif ilişkisinden tedavi programına tamamen dahil olduğunu hissettiği işbirlikçi bir ilişkiye geçmek çok önemlidir.
Bu nedenle ön ziyaretler sırasında şunlar önemlidir:
- doktor, hastayı dahil ederek ve doğru anladığını doğrulayarak hastalık ve öngörülen tedavi hakkında bilgi sağlar; bu amaçla yararlıdır:
- Güven uyandıran bilgiler sağlayın;
- Basit bir dil kullanın;
- Talimatları 3-4 ana nokta ile sınırlayın;
- Sözlü bilgiyi yazılı materyalle bütünleştirin;
- Tartışılan kavramları tekrarlayarak pekiştirin.
- Hasta, birlikte tartışmak için sorularını ve endişelerini ifade etmeye teşvik edilir;
- Tedavinin amaçları, öncelikleri ve yöntemleri, ayrıca hastanın bunları hatırlamasına yardımcı olan kağıt belgeler (örneğin broşürler) ve / veya dijital belgeler yardımıyla açıklığa kavuşturulur (bazı istatistiklere göre, çoğu hasta doktorun o anda söylediklerini unutur) klinikten ayrıldı; dahası, hastaların hatırladıklarının yaklaşık yarısı yanlış hatırlıyor)
- Tedaviye uyumu azaltabilecek olası engeller belirlenir ve tartışılır, ayrıca bu tür güçlükleri önlemek için faydalı stratejiler tartışılır.
- Gerekirse, aile de dahil edilir ve onları hastalık ve reçete edilen tedaviyle ilgili diğer yönlerden haberdar eder.
Bu ilişki daha sonra, sonraki kontroller (tedavinin takibi) vesilesiyle zamanla geliştirilecektir:
- hasta, memnuniyetsizlik veya endişe nedenlerinin altını çizerek ve reçete edilenden herhangi bir sapmanın sıklığını ve kapsamını bildirerek, takip edilen terapi hakkındaki görüşünü ifade etmeye teşvik edilmelidir;
- tedavinin önemi ve faydası tekrarlanmalıdır (örneğin, katılmanın getirdiği zahmet ve zorlukların, ondan elde edilen faydadan daha az olduğunu hatırlamak);
- mümkünse bu zorlukları azaltmak için stratejiler belirlenir.
Terimin olumlu gelişimi
uyma: doktorun reçetelerine uyması gereken hastanın pasifliği kavramını ifade eder (karar asimetrisi) → bağlılık: hastanın aktif rolünü ve tedaviye katılımını vurguladığı için bugün bir öncekine tercih edilen terim → uyum: hala çok az kullanılır, her ikisinin ihtiyaçlarına tam saygıyla, bir müzakere sürecinin sonucu olarak doktor ve hasta arasında oluşturulması gereken terapötik ittifakı vurgular.



-cos-sintomi-e-primo-soccorso.jpg)