Genellikle belirli ilaç türlerinin bir sonucu olan Stevens-Johnson sendromuna bazen enfeksiyonlar veya diğer faktörler neden olabilir.
Deri soyulması, söz konusu sendromun karakteristik semptomlarından biridir; Gelişiminden geçen hastalar genellikle hastaneye yatırılır ve gerekli destekleyici bakım ve tedaviye tabi tutulur. Sendroma ilaçlar neden oluyorsa, alımları derhal durdurulmalıdır.
Derhal teşhis edilirse, prognoz genellikle iyidir.
ve sonuçları son derece ciddi olabilen mukoza zarları (nekroliz).
Stevens-Johnson sendromunun yıllık insidansı yaklaşık 1-5 / 1.000.000'dir, bu nedenle neyse ki bu çok nadir bir reaksiyondur.
Çeşitli kaynaklar, Stevens-Johnson sendromunu, Stevens-Johnson sendromuna benzer ancak daha kapsamlı ve şiddetli bir semptomatoloji ile karakterize edilen, toksik epidermal nekrolizin (veya Lyell sendromu, belirli bir polimorfik eritem türü) sınırlı bir varyantı olarak kabul eder.
Stevens-Johnson Sendromu ve Toksik Epidermal Nekroliz: Farklar nelerdir?
Stevens-Johnson sendromu ve toksik epidermal nekrolizin semptom resimleri birbirine çok benzer. Her ikisi de, cildin tahribi ve müteakip soyulma ile karakterize edilir, ancak bu, sendrom nesnesinde, sınırlı vücut bölgelerini etkiler (tüm vücut yüzeyinin %10'undan az); toksik epidermal nekroliz sırasında cildin daha geniş alanlarını etkiler (vücut yüzeyinin %30'undan fazlası).
Deri yüzeyinin %15 ila %30'unun tutulumu ise Stevens-Johnson sendromu ile toksik epidermal nekroliz arasında bir örtüşme olarak kabul edilir.
(örneğin, ko-trimoksazol ve sülfasalazin gibi);Diğer Nedenler
Stevens-Johnson sendromunun başlamasından sorumlu diğer olası nedenler şunlardır:
- Viral veya bakteriyel nitelikteki enfeksiyonlar (özellikle mikoplazma pnömoni);
- Bazı aşı türlerinin uygulanması;
- Graft-Versus-Host Hastalığı (veya GVHD).
Hangi insanlar Stevens-Johnson Sendromu geliştirme riski altındadır?
Stevens-Johnson sendromu geliştirme riski daha fazladır:
- HIV pozitif ve AIDS hastalarında;
- Bağışıklık sistemi bozulmuş hastalarda (örneğin ilaçlara bağlı olarak);
- Enfeksiyonun neden olduğu hastalarda Pneumocystis jirovecii;
- Sistemik lupus eritematozuslu hastalarda;
- Kronik romatizmal hastalıkları olan hastalarda;
- Daha önce Stevens-Johnson sendromu öyküsü olan hastalarda.
Son olarak, Stevens-Johnson sendromunun gelişimine belirli bir genetik yatkınlığın varlığına ilişkin hipotez de ileri sürülmüştür.
;
Bu aşamada birçok hasta ciltte açıklanamayan bir yanma hissi ve/veya ağrı da yaşayabilir.
Stevens-Johnson sendromuna ilaç neden oluyorsa, yukarıdaki prodromal semptomlar tedaviye başladıktan 1-3 hafta sonra ortaya çıkar.
Deri ve mukoza zarlarını etkileyen semptomlar
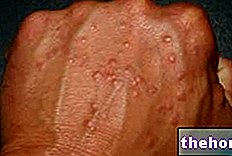
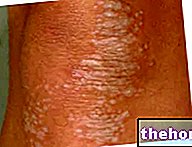
Yukarıda bahsedilen prodromal semptomların başlamasından sonra, deriyi ve mukoza zarlarını etkileyen semptomlar ortaya çıkar. Genellikle yüz, boyun ve gövdede başlayan ve daha sonra vücudun geri kalanına yayılan "düz ve kırmızı bir döküntü" ile başlarlar. Stevens-Johnson sendromunun özel durumunda, bu döküntü yüzeyin %10'undan azını etkiler. bedensel.
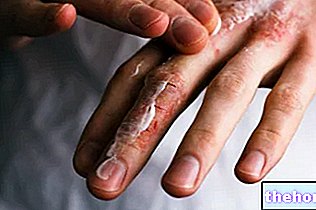
Döküntünün görünümünü 1-3 gün içinde pul pul dökülme eğiliminde olan kabarcıkların oluşumu izler.Kabartmalar cinsel organlarda, ellerde, ayaklarda da ortaya çıkabilir, mukoza zarlarında (örneğin ağızda, boğazda, vb.) ve hatta hava yolları, idrar yolları vb. gibi iç epiteli içerebilir. Gözler ayrıca genellikle kabarcık ve kabuk oluşumundan etkilenir: şişmiş, kırmızı ve ağrılıdır.
Belirgin cilt soyulmasının yanı sıra tırnak ve saç dökülmesi ile de karşılaşılabilir.
Açıkça, böyle bir durumda, hasta "eşit derecede fark edilebilir bir şişlik" ile ilişkili önemli bir ağrı algılar. Ayrıca, kabarcıkların oluştuğu ve pullanmanın meydana geldiği bölgelere bağlı olarak, hastada nefes alma güçlükleri, idrara çıkmada güçlük, idrarınızı tutmada güçlük gelişebilir. gözler açık, yutkunma, konuşma, yeme ve hatta içme güçlüğü.
Stevens-Johnson Sendromunun Komplikasyonları
Stevens-Johnson sendromunun komplikasyonları esas olarak nekroz ve ardından cilt ve mukoza zarının soyulması nedeniyle ortaya çıkar. Tipik olarak cilt tarafından uygulanan bariyer işlevinden yoksun, aslında aşağıdakilerle karşılaşılabilir:
- Büyük elektrolit ve sıvı kaybı;
- Sepsise de yol açabilen çeşitli enfeksiyon türlerinin (bakteriyel, viral, mantar vb.) kasılması.
Bir başka ciddi komplikasyon, çeşitli organları etkileyen yetmezliğin "başlangıcı"dır (çoklu organ yetmezliği).
histolojik inceleme ile sonuçlanan deri, ancak bu sık uygulanan bir prosedür değildir.
Ne yazık ki, sendromun henüz emekleme döneminde olduğu ve prodromal semptomlarla kendini gösterdiği bir dönemde erken teşhis her zaman mümkün olmamaktadır.Aslında, bu semptomlar oldukça spesifik olmadığı için, hastanın halsizliğinin gerçek nedenini belirlemede gecikmeyle sonuçlanan "hatalı bir değerlendirme" ile karşılaşılabilir.
Stevens-Johnson Sendromu hangi hastalıklarla karıştırılmamalıdır?
Stevens-Johnson sendromunun neden olduğu belirtiler ve semptomlar, deri ve mukoza zarlarını içeren diğer hastalıkların neden olduğu belirtilere benzer olabilir, ancak bunlarla karıştırılmamalıdır. Daha ayrıntılı olarak, ayırıcı tanı aşağıdakilerle ilgili olarak yerleştirilmelidir:
- Dell "polimorfik eritem minör ve majör;
- İsterseniz toksik epidermal nekroliz veya Lyell sendromundan;
- Toksik şok sendromu;
- Eksfoliyatif dermatitin;
- Pemfigus.
Sendroma ilaç alınması neden oluyorsa, ilaçlarla tedavi derhal durdurulmalıdır.
Ne yazık ki, sendromun ilerlemesini durdurmak için uygulanabilecek bazı ilaçlar olmasına rağmen, Stevens-Johnson sendromunun gerçek bir tedavisi yoktur. Her halükarda söz konusu sendrom nedeniyle hastaneye yatırılan hastaların yeterli destek tedavileri alması gerekir.
Destekleyici Terapi
Hastanın hayatta kalmasını sağlamak için destekleyici bakım şarttır. İkincisinin koşullarına göre değişebilir.
- Kaybedilen sıvılar ve elektrolitlerin parenteral olarak verilmesi gerekecektir. Aynısı, ağız, boğaz vb. cilt ve mukoza zarlarında bildirilen lezyonlar nedeniyle hasta bağımsız olarak sağlayamıyorsa, beslenme için de geçerlidir.
- Göz tutulumu olan hastaların, sendromun neden olduğu hasarı önlemek veya en azından sınırlamak için uzman ziyaretlerinden geçmesi ve hedefe yönelik tedavilerden geçmesi gerekecektir.
- Stevens-Johnson sendromuna özgü cilt lezyonlarının günlük olarak tedavi edilmesi ve yanıklarla aynı şekilde tedavi edilmesi gerekir.
- Sekonder enfeksiyonların varlığında, tetikleyici patojene karşı uygun tedaviler oluşturarak (örneğin, söz konusu sendromu indüklediği bilinmemek kaydıyla antibiyotik ilaçlar kullanarak - antifungal ilaçlar kullanarak) ikincisinin tedavisine devam etmek gerekir. vb.) .
Stevens-Johnson Sendromunun Süresini Azaltan İlaçlar
Stevens-Johnson sendromunu durdurmak veya her halükarda süresini kısaltmak amacıyla, aşağıdaki gibi ilaçların kullanımına başvurmak mümkündür:
- T hücrelerinin etkisini inhibe etmek için verilen siklosporin.
- Bağışıklık sisteminin etkisini azaltmak için sistemik kullanım için kortikosteroidler, ancak aynı zamanda ağrıya karşı koymak için de yararlıdır.
- yüksek dozlarda IV immünoglobulinler (IgEV); erken uygulandı. Antikorların aktivitesini durdurmalı ve FAS reseptör ligandının etkisini bloke etmelidirler.
Ancak bu ilaçların kullanımı doktorlar arasında farklı görüşlere tabidir.
Aslında kortikosteroid kullanımı, ölüm oranındaki artışla ilişkilidir ve enfeksiyonların başlamasını kolaylaştırabilir veya olası bir sepsisi maskeleyebilir; her ne kadar bu tür ilaçlar göz lezyonlarını iyileştirmede bir miktar etkinlik gösterse de.
Benzer şekilde, IgEV'nin uygulanması iyi başlangıç sonuçları elde edilmesine izin verse de, klinik araştırmalara ve geriye dönük analizlere göre elde edilen nihai sonuçlar çelişkilidir. Aslında, bu deneyler ve analizlerden, IgEV'nin sadece etkisiz olabileceği değil, aynı zamanda potansiyel olarak mortalite artışıyla da bağlantılı olabileceği ortaya çıktı.
Diğer Tedaviler
Bazı durumlarda, Stevens-Johnson sendromunun tetikleyici nedeni olabilecek ilaç ve antikorların reaktif metabolitlerinin kalıntılarını gidermek için plazmaferez de yapılabilir.
Her durumda, her hasta için en uygun tedavi, Stevens-Johnson sendromunun teşhis edildiği andaki durumu ve hangi aşamada olduğu esas alınarak doktor tarafından belirlenecektir.